07054 Einsatz von Teleradiologie im Krankenhaus
|
In Deutschland hat die Anwendung von Teleradiologie im Krankenhaus im Jahr 2026 einen Status erreicht, in dem sie nicht mehr als technologisches Experiment, sondern als feste Säule der Patientenversorgung gilt. Angesichts eines anhaltenden Fachkräftemangels und steigender Untersuchungszahlen ist sie für viele Kliniken überlebenswichtig geworden.
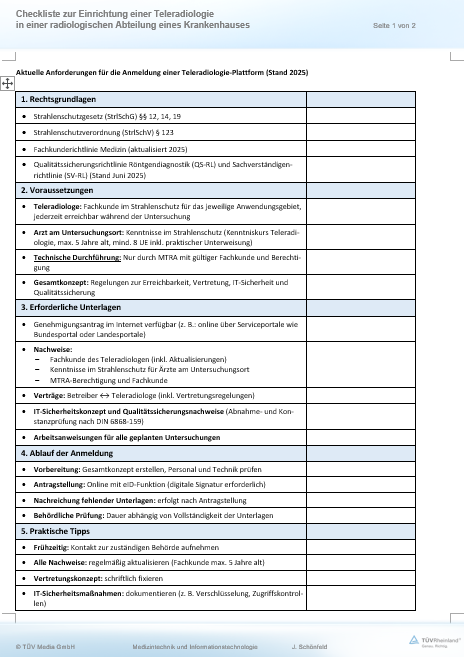
Der Beitrag zeigt die technischen Voraussetzungen zur Einführung der Teleradiologie, die regulatorischen und organisatorischen Voraussetzungen für eine Genehmigung sowie eine Übersicht über die relevanten Gesetze, Verordnungen und Normen beim Betrieb einer Teleradiologie. Arbeitshilfen: von: |
Im Kontext der aktuellen Krankenhausstrukturreform (KHVVG) und der digitalen Transformation bis zum Jahr 2026 nimmt die Teleradiologie eine strategische Schlüsselrolle ein. Sie ist nicht mehr nur ein technisches Hilfsmittel zur Überbrückung von Nachtdiensten, sondern ein essenzielles Instrument zur Umsetzung der neuen Versorgungsstrukturen in Deutschland. Schätzungen gehen davon aus, dass bereits ein signifikanter Teil aller radiologischen Untersuchungen in Deutschland teleradiologisch befundet wird (ca. 10–15 %).
Digitales Bindeglied
Die Reform sieht eine stärkere Zentralisierung vor, bei der Krankenhäuser in verschiedene Leistungsstufen (Level) eingeteilt werden (Vernetzung in der neuen Level-Struktur). Während spezialisierte Zentren (Level 3) komplexe Fälle behandeln, konzentrieren sich kleinere Häuser (Level 1) auf die Grundversorgung. Die Teleradiologie fungiert dabei als digitales Bindeglied: Sie ermöglicht es, radiologische Expertise aus den Zentren in Echtzeit in die Fläche zu bringen. Dadurch können auch kleinere Standorte eine qualitativ hochwertige Diagnostik (z. B. Schlaganfall- oder Polytrauma-CT) aufrechterhalten, ohne dass rund um die Uhr ein spezialisierter Radiologe physisch vor Ort sein muss.
Die Reform sieht eine stärkere Zentralisierung vor, bei der Krankenhäuser in verschiedene Leistungsstufen (Level) eingeteilt werden (Vernetzung in der neuen Level-Struktur). Während spezialisierte Zentren (Level 3) komplexe Fälle behandeln, konzentrieren sich kleinere Häuser (Level 1) auf die Grundversorgung. Die Teleradiologie fungiert dabei als digitales Bindeglied: Sie ermöglicht es, radiologische Expertise aus den Zentren in Echtzeit in die Fläche zu bringen. Dadurch können auch kleinere Standorte eine qualitativ hochwertige Diagnostik (z. B. Schlaganfall- oder Polytrauma-CT) aufrechterhalten, ohne dass rund um die Uhr ein spezialisierter Radiologe physisch vor Ort sein muss.
Qualitätskriterien erfüllen
Ein Kernaspekt der Reform ist die Bindung der Finanzierung an spezifische Leistungsgruppen. Um bestimmte Leistungen (z. B. in der Kardiologie oder Onkologie) abrechnen zu dürfen, müssen Kliniken strikte Qualitätskriterien erfüllen (Sicherung der Leistungsgruppen und Qualitätskriterien). Die Teleradiologie hilft Krankenhäusern, diese Anforderungen einzuhalten, indem sie den Zugriff auf Subspezialisten (z. B. Neuroradiologen oder pädiatrische Radiologen) ermöglicht, die für die Zertifizierung dieser Leistungsgruppen oft notwendig sind.
Ein Kernaspekt der Reform ist die Bindung der Finanzierung an spezifische Leistungsgruppen. Um bestimmte Leistungen (z. B. in der Kardiologie oder Onkologie) abrechnen zu dürfen, müssen Kliniken strikte Qualitätskriterien erfüllen (Sicherung der Leistungsgruppen und Qualitätskriterien). Die Teleradiologie hilft Krankenhäusern, diese Anforderungen einzuhalten, indem sie den Zugriff auf Subspezialisten (z. B. Neuroradiologen oder pädiatrische Radiologen) ermöglicht, die für die Zertifizierung dieser Leistungsgruppen oft notwendig sind.
Effizienzrendite
Wissenschaftlich betrachtet führt die Teleradiologie zu einer signifikanten Effizienzrendite (z. B. Bewältigung des Fachkräftemangels durch Effizienzsteigerung). Angesichts des sinkenden Angebots an Fachärzten erlaubt die teleradiologische Vernetzung eine überregionale Lastverteilung, zum Beispiel durch
Wissenschaftlich betrachtet führt die Teleradiologie zu einer signifikanten Effizienzrendite (z. B. Bewältigung des Fachkräftemangels durch Effizienzsteigerung). Angesichts des sinkenden Angebots an Fachärzten erlaubt die teleradiologische Vernetzung eine überregionale Lastverteilung, zum Beispiel durch
| • | Workload-Balancing: Überlastete Abteilungen können Bilddaten an Partnerkliniken oder teleradiologische Zentren auslagern |
| • | oder KI-gestützte Triage: Moderne teleradiologische Netzwerke integrieren routinemäßig KI-Algorithmen, die lebensbedrohliche Befunde vor-analysieren und dem Radiologen priorisiert vorlegen. Dies beschleunigt die Notfallversorgung erheblich. |
1 Entwicklung der Teleradiologie
Die Entwicklung der Teleradiologie lässt sich in eine triadische Stufenfolge gliedern. Die initiale Phase, die noch vor einem halben Jahrzehnt prägend war, war durch eine hohe personelle Interventionsdichte und analoge Redundanzen charakterisiert, wobei die Übermittlung diagnostischer Befunde primär über konventionelle Kommunikationskanäle wie Telefonie oder Telefax erfolgte. In einer darauffolgenden Phase der digitalen Transformation wurden diese manuellen Abläufe durch die Implementierung webbasierter Portallösungen weitgehend digitalisiert und teilautomatisiert. Die aktuelle und finale Entwicklungsstufe manifestiert sich in der tiefgreifenden, nativen Integration teleradiologischer Applikationen in die bestehende Infrastruktur von Krankenhausinformationssystemen (KIS) sowie Radiologieinformationssystemen (RIS), um eine nahtlose Prozesskohärenz und medienbruchfreie Datenflüsse zu gewährleisten. Das optimiert nicht nur die Prozesse, sondern steigert auch die Qualität und reduziert Fehler.
Die Tabelle 1 verdeutlicht den Übergang von manuellen Prozessen hin zur vollautomatisierten Systemintegration.
Tabelle 1: Klassifikation der technologischen Reifegrade in der Teleradiologie
Stufe | Charakterisierung | Primäre Kommunikationsmittel | Integrationsdichte |
1. Manuelle Phase | Analoge Redundanz & hohe Fehleranfälligkeit | Telefon, Telefax, physische Datenträger | Keine (Insellösungen) |
2. Portallösungen | Digitale Workflow-Abbildung | Webportale, Cloud-Uploads, E-Mail (verschlüsselt) | Punktuell (lose Kopplung) |
3. Tiefe Integration | Native Systemadhärenz | DICOM-Nodes, HL7-Schnittstellen, FHIR | Vollständig (native Einbettung) |
Die Rolle der 3. Integrationsstufe Teleradiologie im Krankenhaus
Die Rolle in der dritten Integrationsstufe ist von der Einführung interoperabler Standards geprägt. Für die „tiefe Integration” in KIS und RIS (Stufe 3) sind spezialisierte Protokolle notwendig, die sicherstellen, dass nicht nur Bilder, sondern auch die mit SNOMED CT codierten Befunde verlustfrei verarbeitet werden können. Dazu werden nachfolgende Beispiele dargestellt:
| • | DICOM (Digital Imaging and Communications in Medicine): Der Standard für die Übertragung von Bilddaten. In Stufe 3 erfolgt der DICOM-Query/Retrieve-Prozess automatisiert zwischen den Systemen, ohne dass ein manueller Up- oder Download im Portal nötig ist. |
| • | HL7 (Health Level Seven): Dient dem Austausch von administrativen und klinischen Daten. Über HL7-Nachrichten (z. B. ORM für Aufträge, ORU für Befunde) kommuniziert das teleradiologische System direkt mit dem RIS des Auftraggebers. |
| • | HL7 FHIR (Fast Healthcare Interoperability Resources): Der modernste Standard, der webbasierte APIs nutzt. Er ermöglicht es, SNOMED-CT-codierte Diagnosen als strukturierte „Resources” bereitzustellen, die von einer KI oder einem lokalen LLM direkt ausgelesen und weiterverarbeitet werden können. |
Durch die Kombination dieser Standards mit einer einheitlichen Terminologie wie SNOMED CT wird die Vision einer maschinenlesbaren Radiologie Realität: Ein lokales LLM (s. Kap. 05411) kann so den Befund eines Teleradiologen in Echtzeit analysieren, mit Vorbefunden aus der ePA abgleichen und die Ergebnisse strukturiert in das KIS oder RIS zurück speichern.
2 Regulatorische Hürden bei der Einführung der Teleradiologie
Obwohl die Teleradiologie heute eine technologische Reife erreicht hat, die eine flächendeckende, hochqualitative Versorgung garantieren könnte, unterliegt die Teleradiologie in Deutschland weiterhin restriktiven regulatorischen Rahmenbedingungen. Während die technische Machbarkeit und klinische Akzeptanz gegeben sind, bleibt die gesetzliche Entwicklung hinter den Möglichkeiten zurück. Nach aktueller Auslegung des Strahlenschutzgesetzes ist der Einsatz primär auf Zeiträume außerhalb der regulären Arbeitszeit beschränkt.
Diskrepanz zwischen Innovation und Gesetzgebung
Während die medizinische Akzeptanz in der Fachwelt unbestritten und die Infrastruktur hoch performant ist, erweist sich der aktuelle gesetzliche Rahmen als signifikanter Innovationshemmschuh. Insbesondere die im Strahlenschutzgesetz verankerte Priorisierung der Teleradiologie auf Randzeiten und Notfallszenarien außerhalb der regulären Dienstzeiten (Nacht/Wochenende) konterkariert die moderne Versorgungsrealität. In einer Zeit, in der subspezialisierte Expertise auch im Tagesbetrieb ortsunabhängig verfügbar sein müsste, wirkt die künstliche zeitliche Limitierung wie ein Anachronismus, der die notwendige Transformation der Krankenhauslandschaft unnötig verzögert.
Während die medizinische Akzeptanz in der Fachwelt unbestritten und die Infrastruktur hoch performant ist, erweist sich der aktuelle gesetzliche Rahmen als signifikanter Innovationshemmschuh. Insbesondere die im Strahlenschutzgesetz verankerte Priorisierung der Teleradiologie auf Randzeiten und Notfallszenarien außerhalb der regulären Dienstzeiten (Nacht/Wochenende) konterkariert die moderne Versorgungsrealität. In einer Zeit, in der subspezialisierte Expertise auch im Tagesbetrieb ortsunabhängig verfügbar sein müsste, wirkt die künstliche zeitliche Limitierung wie ein Anachronismus, der die notwendige Transformation der Krankenhauslandschaft unnötig verzögert.
Patientensicherheit und Strukturreform
Die regulatorischen Hürden in der Teleradiologie stellen derzeit eines der größten Hindernisse für eine effiziente Umsetzung der Krankenhausstrukturreform dar. Es besteht ein paradoxes Spannungsfeld: Einerseits fordern politische Reformen eine stärkere Vernetzung und Zentralisierung von Expertise, andererseits beschränkt das Strahlenschutzgesetz den teleradiologischen Regelaustausch weitgehend auf die ‚Unzeit’. Dabei wäre eine Ausweitung auf den regulären Tagesbetrieb essenziell, um beispielsweise bei komplexen onkologischen oder neuroradiologischen Fragestellungen zweitmeinungsbasierte Sicherheit in Echtzeit zu generieren. Die gesetzliche Fiktion, dass die physische Präsenz eines Radiologen vor Ort stets die überlegene Lösung sei, ignoriert die qualitativen Vorteile, die ein digital zugeschalteter Subspezialist für die Patientensicherheit bedeuten kann.
Die regulatorischen Hürden in der Teleradiologie stellen derzeit eines der größten Hindernisse für eine effiziente Umsetzung der Krankenhausstrukturreform dar. Es besteht ein paradoxes Spannungsfeld: Einerseits fordern politische Reformen eine stärkere Vernetzung und Zentralisierung von Expertise, andererseits beschränkt das Strahlenschutzgesetz den teleradiologischen Regelaustausch weitgehend auf die ‚Unzeit’. Dabei wäre eine Ausweitung auf den regulären Tagesbetrieb essenziell, um beispielsweise bei komplexen onkologischen oder neuroradiologischen Fragestellungen zweitmeinungsbasierte Sicherheit in Echtzeit zu generieren. Die gesetzliche Fiktion, dass die physische Präsenz eines Radiologen vor Ort stets die überlegene Lösung sei, ignoriert die qualitativen Vorteile, die ein digital zugeschalteter Subspezialist für die Patientensicherheit bedeuten kann.
Fachkräftemangel
Trotz der disruptiven Möglichkeiten digitaler Bildübertragung und -befundung bleibt die Teleradiologie in Deutschland ein regulatorisch untergenutztes Werkzeug. Die Technologie ist längst über die Pilotphase hinausgewachsen, doch der Gesetzgeber verharrt in einem Ausnahme-Modus, der den Einsatz primär auf Notfallfenster begrenzt. Angesichts des eklatanten Fachkräftemangels ist diese Einschränkung kaum noch haltbar: Ein flexiblerer, teleradiologisch gestützter Tagesbetrieb könnte personelle Engpässe abfedern und die Attraktivität der Arbeitsmodelle in der Radiologie steigern. Ohne eine grundlegende Modernisierung des Strahlenschutzrechts, die den teleradiologischen Standard auch innerhalb der Kernarbeitszeiten als gleichwertige Versorgungsform anerkennt, bleibt ein wesentlicher Teil der digitalen Dividende im Gesundheitswesen ungenutzt.
Trotz der disruptiven Möglichkeiten digitaler Bildübertragung und -befundung bleibt die Teleradiologie in Deutschland ein regulatorisch untergenutztes Werkzeug. Die Technologie ist längst über die Pilotphase hinausgewachsen, doch der Gesetzgeber verharrt in einem Ausnahme-Modus, der den Einsatz primär auf Notfallfenster begrenzt. Angesichts des eklatanten Fachkräftemangels ist diese Einschränkung kaum noch haltbar: Ein flexiblerer, teleradiologisch gestützter Tagesbetrieb könnte personelle Engpässe abfedern und die Attraktivität der Arbeitsmodelle in der Radiologie steigern. Ohne eine grundlegende Modernisierung des Strahlenschutzrechts, die den teleradiologischen Standard auch innerhalb der Kernarbeitszeiten als gleichwertige Versorgungsform anerkennt, bleibt ein wesentlicher Teil der digitalen Dividende im Gesundheitswesen ungenutzt.